LS3.1 Propädeutik zur Herstellung von adjustierten Aufbissschienen
Kraniomandibuläre Dysfunktionen[1][2]
Kraniomandibuläre Dysfunktion oder Craniomandibuläre Dysfunktion (CMD) ist ein Überbegriff für strukturelle, funktionelle, biochemische und psychische Fehlregulationen der Muskel- oder Gelenkfunktion der Kiefergelenke. Dabei sind die Zähne und deren Okklusion, die Kiefergelenke und die Kaumuskeln beteiligt.
Nach der Definition der Deutschen Gesellschaft für Funktionsdiagnostik und -therapie] (DGFDT) sind Kraniomandibuläre Dysfunktionen eine Funktionsstörung, die die Kaumuskulatur, die Kiefergelenke und/oder die Okklusion betrifft.[3][4]
Die genaue Diagnose unterscheidet[5][6]
- Störung der Kauflächen (Okklusopathie),
- Störung der Kaumuskulatur (Myopathie) und
- Störung des Kiefergelenkes (Arthropathie).
Noch genauer gesagt handelt es sich dabei um folgende Symptome:
- Schmerzen der Kaumuskulatur („myofaszialer Schmerz“),
- Verlagerungen der Knorpelscheibe im Kiefergelenk („Diskusverlagerung“) und
- Entzündliche oder degenerative Veränderungen des Kiefergelenks (Gelenksschmerzen (Arthralgie), Gelenkentzündung (Arthritis) und Gelenkverschleiß (Arthrose)).
- Verlagerung der UK-Kondylen aus der physiologischen Lage in der Gelenkgruben.
Diese Fehlregulationen können schmerzhaft sein und/oder Ursache für z.B. Tinnitus, Schwindelgefühle, Kopfschmerzen, Nackenschmerken und andere Symptome sein. Die kraniomandibuläre Dysfunktion kann sowohl Ursache als auch Folge von Stress sein.
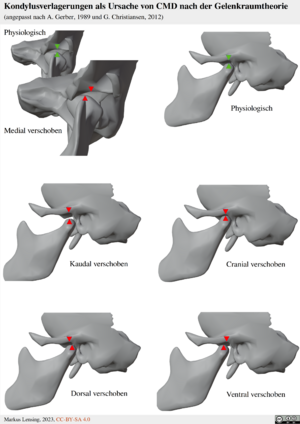
G. Christiansen beschreibt auf der Basis der Arbeit von A. Gerber[7] die Gelenkraumtheorie:
- "In einem gesunden Kiefergelenk ist der Kondylus innerhalb des ihn umgebenden Weichgewebes so positioniert, dass zwanglos definierte Bewegungen in allen Ebenen ausgeführt werden können.
- Beim CMD-Patienten ist der Gelenkraum in einer oder mehreren Richtungen eingeschränkt. Die beim Kauvorgang auftretenden Bewegungen können nicht in vollem Umfang ausgeführt werden."[8]
Vereinfacht bedeutet das:
Eine CMD ist möglich, wenn eine oder mehrere der dargestellten Verschiebungen einer oder beider UK-Kondylen vorliegen. Eine Kombination aus mehreren ist möglich (z.B. dorsal und kranial). Besonders die Verschiebung eines Kondylus nach medial wird als pathologisch hervorgehoben, da sie oft nicht oder wenig beachtet wird.
Der Begriff CMD in anderen Ländern bzw. Sprachen
In Deutschland hat sich der Begriff Kraniomandibuläre Dysfunktion eingebürgert. In der Schweiz wird der Begriff Myoarthropathie bevorzugt, im englischen Sprachraum Temporomandibular Disorders oder temporo-mandibular-Joint-Disease (TMDs, TMJ).
Schienenarten[9]
Aufbissschienen werden für sehr verschiedene Einsatzbereiche (Indikationen) verwendet.
- Okklusionsschienen als zeitlich begrenztes (temporäres) Hilfsmittel bei der Behandlung (Therapie) einer kraniomandibulären Dysfunktion (CMD).
- Protrusionsschienen zur Behandlung von Schnarchen und zur Vermeidung der damit verbundenen Atemaussetzer (Apnoe) beim Patienten.
- Knirscherschiene zum Schutz der Zahnhartsubstanz vor Abbrieb bzw. Abnutzung (Attrition) durch Knirschen (Bruxismus).
- Parodontalschienen zur zeitlich begrenzten (temporären) Schienung von gelockerten Zähnen (z.B. durch einen Unfall).
Okklusionsschienen
Die Wirksamkeit von Okklusionsschienen ist wissenschaftlich gut untersucht. Die Deutsche Gesellschaft für Funktionsdiagnostik und -therapie hat (zusammen mit weiteren medizinischen Fachgesellschaften) in einer wissenschaftlichen Mitteilung den aktuellen Stand der Wissenschaft 2022 zusammengefasst. Dieses Dokument ist sehr ausführlich und nur für sehr interessierte Lernende empfehlenswert.
Eine erfolgreiche Schienentherapie basiert außerdem oft auf der Erfahrung der beteiligten Personen Zahnärztin/Zahnarzt, Zahntechnikerin/Zahntechniker und der Bereitschaft der Patientin oder des Patienten zur Mitarbeit (Complience).
Indikation und Wirkungsweise von Okklusionsschienen
Eine Okklusionsschiene hat je nach Gestaltung unterschiedliche neuromuskuläre Effekte (wirkt auf Nerven und Muskeln). Sie wirken auf die Funktion
- der Zähne,
- der Muskeln und/oder
- der Kiefergelenke.
Fehlfunktionen (dysfunktionelle Effekte) und parafunktionelle Aktivitäten (Unterkieferbewegungen und Zahnkontakte, die Fehlfunktionen auslösen) sollen durch Okklusionsschienen ausgeschaltet bzw. reduziert werden. Die Schiene vermindert (reduziert) dazu die okklusalen Kontakte oder hebt diese ganz auf. Auf der Grundlage einer klinischen Funktionsanalyse (z.B. ein intraorales Stützstiftregistrat oder einen elektronische Analyse mit Hilfe des Zebris-Systems) kann eine Aufbissschiene auch die Position der UK-Kondylen in den Gelenkgruben anpassen bzw korrigieren. Damit verändert sich dann auch die Position des Unterkiefers zum Oberkiefer. Das verändert dann auch die Okklusion der Zähne.
Die Behandlerin oder der Behandler (am besten als Team aus Zahntechnikerin/Zahntechniker und Zahnärztin/Zahnarzt) ermittelt eine sogenannte Leitsymptomatik. Eine Symptomatik meint die sichtbaren bzw. feststellbaren Fehlfunktionen (Parafunktionen). Es können auch mehrere Fehlfunktionen (Symptomatiken) kombiniert sein, die Leitsymptomatik ist die vorherrschende Symptomatik. Die Symptome können
- myogen (durch Muskeln ausgelöst),
- arthrogen (durch die Kiefergelenke, speziell diskogen, wenn die Gelenkscheibe gemeint ist) und/oder
- dentogen (durch die Zähne)
verursacht sein. Beliebige Kombinationen der auslösenden Strukturen (Muskeln, Zähne, Kiefergelenke) sind möglich.
Je nach Leitsymptomatik ist der Einsatz von unterschiedlichen Okklusionsschienen auch in Kombination oder nacheinander sinnvoll. Man unterscheidet drei Konzepte für Okklusionschienen:
- Reflexschienen,
- Relaxierungsschienen
- Positionierungschienen
Watterollentest
Der sogenannten Watterollentest[10] hat eine ähnliche Funktion wie eine Reflexschiene.
Führe den Watterollentest gemeinsam mit Deinen Mitlernenden und unter Anleitung der Lehrkraft durch. Reflektiert gemeinsam das individuelle Ergebnis des Testes.
Gruppenpuzzle Okklusionsschienen
Die drei wichtigen Arten der Okklusionschienen (Reflexschienen, Relaxierungschienen, Positionierungsschienen) lernst Du nun per Gruppenpuzzle kennen.
- Erstelle in der Expertengruppe ein Handout für Deine Mitlernenden.
- Erstelle in der Expertengruppe außerdem einen Lückentext oder ein Drag the Words für ein interaktives H5P-Question-Set. Deine Lehrkraft erstellt damit dann das Question-Set und stellt es in Deinen LMS-Kurs.
Reflexschienen
Reflexschienen heben eingefahrene störende bzw. schädigende (parafunktionelle) Zahnkontakte und Bewegungsmuster auf. Sie werden für kurze Zeit (temporär) getragen. Sie normalisieren eine erhöhte Muskelspannung (Muskeltonus). Reflexschienen verringern zu Beginn der Behandlung (akute) Schmerzen. Sie beheben also das eigentliche Problem nicht, sondern die schädigende Wirkung wird temporär verhindert. Sie werden daher oft vor Beginn einer Behandlung mit einer Relaxierungsschiene temporär eingesetzt. Auch kurz vor einer Funktionsanalyse werden sie verwendet, damit diese ungehindert von Parafunktionen ablaufen kann.
Reflexschienen heißen auch Desorientierungsschienen, Interzeptoren oder Relaxationsbehelfe mit reduziertem Aufbiss (z.B. Frontzahn-Jig).
Auch sogenannte hydrostatische Schienen (z.B. der Firma Aqualizer) gehören zur Gruppe der Reflexschienen. Sie haben miteinander verbundene Wasserpolster auf beiden Seiten. So kann die Okklusion auf beiden Seiten unabhängig aufeinander abgestimmt werden. Bei arthrogener Symptomatik sollten sie nicht verwendet werden (sind sie nicht indiziert).
Relaxierungschienen
(auch Äquilibrierungsschienen genannt ) sollen das Zusammenspiel der Muskeln und Zähne verändern. Sie sind somit bei kombinierter myogener Symptomatik einsetzbar, die oft auch dentogen ausgelöst (getriggert) ist. Diese Schienen heißen auch Relaxierungssschienen, Stabilisierungsschienen, "Michigan-Schienen" oder Zentrikschienen.
Relaxierungsschienen verhindern die Zahnkontakte bei der Interkuspidation. Sie haben im Seitenzahnbereich als statische (ohne horizontale Bewegung des Unterkiefers) okklusale Kontaktbereiche sehr flache Gruben für die antagonistischen Stampfhöcker. Diese Gruben sollen weiterhin Spielraum in alle Bewegungsrichtungen des UK haben. Außerdem hat sie für die dynamische Okklusion (horizontale Bewegung des Unterkiefers, Laterotrusion, Protrusion) eine Front- und Eckzahnführung. Manchmal wird auch die Retrusion geführt bzw. blockiert (Retrusionsfacetten). Sie hilft so dem gesamten System aus Muskeln und Kiefergelenken (dem kraniomandibulären System) eine gesunde (physiologische) Position des Unterkiefers zum Oberkiefer automatisch zu finden (mandibulären Autoreposition).
Zur Unterstützung müssen die Kontaktbereiche der antagonistischen Stampfhöcker regelmäßig von der Behandlerin oder dem Behandler auf die sich verändernde Position des UK zum OK angepasst (adjustiert) werden. Wenn im Laufe der Behandlung keine Adjustierung mehr notwendig ist, ist die mandibuläre Autoreposition abgeschlossen. Evtl. ist nun eine kieferorthopädische Behandlung oder eine prothetische Versorgung notwendig, um die Okklusion an die neue UK-Position anzupassen. Die regelmäßige Adjustierung ist entscheidend für den Erfolg der Schienentherapie. Die ist häufig auch bei diskogenen und schmerzhaften athrogenen Symptomen erfolgreich.
- Michigan-Schiene mit Front- und Eckzahnführung
Positionierungsschienen
Positionierungsschienen dienen zur Behandlung (Therapie) von diskogenen Fehlfunktionen (Dysfunktionen). Schmerzhafte Verlagerungen des Diskus mit auffälligen Knacken im Kiefergelenk bei bestimmten Bewegungen und Bewegungseinschränkungen des UK sind Anzeichen dafür. Positionierungsschienen heißen auch Repositionierungsschienen oder Reponierungsschienen. Der Unterkiefer soll durch eine Positionierungsschiene in einer neuen (therapeutischen) Position zum Oberkiefer positioniert werden. In dieser Position soll der Diskus wieder in seine ursprüngliche (physiologische) Lage in der Gelenkgrube positioniert werden. Um auch zwischen den Zahnreihen eine zentrische Okklusion zu erzeugen, muss im Anschluss an die Schienentherapie eine kieferorthopädische Behandlung oder eine prothetische Versorgung erfolgen. Die Zahnreihen passen ansonsten nach einer Repositionierung nicht mehr zueinander.
Ein spezielle Form der Positionierungschiene ist die Distraktionsschiene. Dabei wird der gesamte Unterkiefer in kaudaler Richtung verschoben. So kann eine dauerhaft nach ventral (anterior) verschobene Gelenkscheibe wieder zurück in Ihre alte Position über dem Kondylus zurückgleiten.
Positionierungsschienen haben deutlichere und tiefere Einbisse für die antagonistischen Stampfhöcker als Relaxierungsschienen.
Unterkieferprotrusionsschienen (UPS)
Bei Unterkieferprotrusionsschienen handelt es sich um zwei Schienen, die individuell nach Abformung oder intraoraler Digitalisierung der Zähne hergestellt werden. Sie dienen zur Therapie von obstruktiver Schlafapnoe (OSA, obstruktiv=verschließend oder verengend, Apnoe=Atemstillstand) und Schnarchen bei Erwachsenen. Die beiden Schienen haben Befestigungsstellen für zwei konfektionierte Apparaturen, die den Unterkiefer in einer protrusiven (vorgeschobenen) und leicht geöffneten Position halten. So kann eine OSA oder das Schnarchen durch mehr Platz im Rachenraum verhindert oder verringert werden. [11][12]
- CAD-Konstruktion von UPS-Schienen
Die dargestellten Schienen werden z.B. mit dem Silensor der Firma Erkodent verbunden.
Knirscherschienen
Der Bruxismus (abgeleitet von altgriechisch βρυγμός brygmos, „das Zähneknirschen“ mit lateinischer Endung) ist das unbewusste, meist nächtliche, aber auch tagsüber ausgeführte Zähneknirschen oder Aufeinanderpressen der Zähne. Als Folge verschleißt der Zahnhalteapparat (Parodontium) aufgrund Überlastung. Zusätzlich können das Kiefergelenk, die Kaumuskulatur sowie andere Muskelgruppen, die zur Stabilisierung des Kopfes angespannt werden, geschädigt werden.[13]
Bruxismus ist ein möglicher Auslöser für kraniomandibuläre Dysfunktion (CMD). Nächtliches Zähneknirschen (schlafbezogener Bruxismus) zählt zu den Schlafstörungen.[14]
Als Knirscherschienen kommen daher die schon beschriebenen Äquibrilierungsschienen in Frage, die adjustiert werden. Sie sollen zusätzlich den Verschleiß bzw. Abrieb (Attrition[15]) der Zahnsubstanz verhindern oder verringern. Weichbleibende Kunststoffe sollten dabei möglichst nicht verwendet werden, sie halten den Druck der Zähne bei Bruxismus nicht aus.
Münchner Schiene
Eine Münchner Schiene ist eine Schiene mir vollständigen Okklusionsflächen. Sie ermöglicht die vollständige statische und dynamische Okklusion. Außerdem ist sie für den Patienten oder die Patientin sehr unauffällig und wenig störend zu tragen.
Sie wird aus zahnfarbenem Polycarbonat sehr dünn gefräst. Der Werkstoff ist flexibler und bruchfester als PMMA, daher ist die sehr dünne Fertigung möglich. Die Münchner Schiene kann nach der Behandlung mit einer Relaxierungs- oder Positionierungsschiene eingesetzt werden. Mit Ihr kann die Patientin oder der Patient sein neue Unterkieferposition im Alltag sozusagen "ausprobieren". So kann sichergestellt werden, dass eine evtl. notwendige prothetischen Versorgung auch auf jeden Fall funktioniert.
- Münchner Schiene
- ↑ Vgl.:https://de.wikipedia.org/wiki/Kraniomandibul%C3%A4re_Dysfunktion
- ↑ Vgl.:A. Bumann, D. Heekeren; Individuelle Schienentherapie bei CMD-Patienten, Quintessenz Zahntechnik 11/2013; S. 1518-1529
- ↑ Vgl.: https://www.dgfdt.de/documents/266840/35559542/Wissenschaftliche+Stellungnahme+Therapie+der+CMD_05.2022/13f4072e-a5b8-4524-b2a1-8dd73630310a
- ↑ Vgl: https://www.dgfdt.de/documents/266840/266917/Begriffsbestimmungen+NEU/3cc28f96-978a-447d-a154-e08e0b5cd9bd
- ↑ Vgl.: M. Oliver Ahlers; http://www.zm-online.de/m5a.htm?/zm/22_04/pages2/titel1.htm; Funktionsdiagnostik – Systematik und Auswertung; In: zm. 2/2004.
- ↑ Vgl.: Lange, Ahlers, Ottl; http://www.dgfdt.de/patienten/patienteninformationen/cmd-begriff-leitsymptome/; Craniomandibuläre Dysfunktionen. Deutsche Gesellschaft für Funktionsdiagnostik und -therapie
- ↑ https://de.wikipedia.org/wiki/Albert_Gerber
- ↑ G. Christiansen; Das Kiefergelenk verstehen; 2012; S.78
- ↑ Vgl.: Daniel Weber; Welche Schienentypen sind heute relevant? Quintessenz Zahntechnik 2013; S. 1496-1500
- ↑ Vgl.: https://www.zm-online.de/artikel/2013/knackpunkt-gelenk/die-schienentherapie; abgerufen am 19.11.2023
- ↑ https://register.awmf.org/assets/guidelines/083-045l_S1_Die-Unterkieferprotrusionsschiene-UPS-zahnaerztliche-Schlafmedizin_bei-Erwachsenen_2022-01.pdf | Leitlinie der Deutschen Gesellschaft für Schlafmedizin - Die Unterkieferprotrusionsschiene (UPS): Anwendung in der zahnärztlichen Schlafmedizin beim Erwachsenen
- ↑ https://de.wikipedia.org/wiki/Protrusionsschiene
- ↑ Vgl.: https://de.wikipedia.org/wiki/Bruxismus
- ↑ Vgl.: https://register.awmf.org/assets/guidelines/083-027l_S3_Bruxismus-Diagnostik-Behandlung_2019-06.pdf
- ↑ https://de.wikipedia.org/wiki/Abrasio_dentium